Le Syndrome Douloureux Rotulien
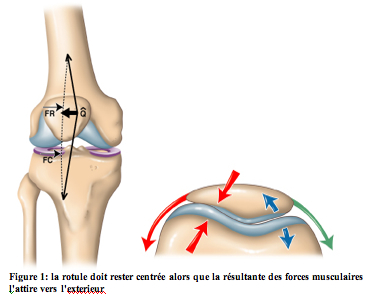
Le diagnostic
Le syndrome rotulien est une pathologie fréquente, qui touche 25% des sportifs dont 70% de la population est âgée de 16 et 25 ans, plus fréquent chez les femmes (ratio 2/1).
Il s’agit d’une pathologie fonctionnelle du genou d‘origine multifactorielle (1).
Signes fonctionnels
- Douleur antérieure du genou localisée sous ou autour de la rotule, mécanique, aggravée par la montée et/ou la descente des escaliers, à la course ou à l’accroupissement, calmé par le repos et indolore en vélo.
- La douleur est décrite comme une sensation de craquement ou un accrochage douloureux
- Signe du cinéma = sensation désagréable du genou qui nécessité un déverrouillage après une position assise prolongé genou à 90°
- Il peut exister une sensation d’instabilité du genou par inhibition du tonus musculaire du quadriceps sans chute (différente de l’instabilité du pivot central)
- L’apparition peut être spontanée (contexte de reprise ou de surcharge de travail) ou secondaire à un traumatisme direct (impaction cartilagineuse)
Signes physiques
- Douleur à la palpation de la facette médiale et/ou latérale de la rotule
- Signe de l’engagement = douleur reconnue par le patient lors d’un mouvement de flexion passive du genou tout en tenant la pointe de la rotule
- Signe du rabot Eliminer les diagnostics différentiels :
- Absence de d’épanchement intra articulaire (chondropathie, lésion méniscale ou du pivot central), examen du genou normal par ailleurs .
- Tendon patellaire indolore à la palpation et en contraction contrariée (tendinopathie patellaire).
- Pas de signe de Smillie (grimace à la manipulation de la rotule), pas d’antécédents de luxation patellaire (instabilité patellaire).
- Pas de limitation de mobilité articulaire.
Facteurs de risque à rechercher
- Raideur des chaines sous pelviennes (quadriceps ++++, ischio-jambier)
- Morphotype dynamique (genu varum/valgum, rotule convergente)
- Anomalies podologiques (arrière pied valgus, pied plat ou creux)
- Faiblesse musculaire des rotateurs de hanches
Bilan complémentaire
INUTILE pour le diagnostic
- Radiographies du genou F + P + VA à 30° utile uniquement en cas d’évolution prolongée : recherche de patella bipartite, ostéo-arthrite, d’une dysplasie ou d’un syndrome d’hyperpression externe
- L’IRM est INUTILE car c’est une pathologie fonctionnelle.
IRM en cas de suspicion de chondropathie (tableau identique avec une hydarthrose)
Prise en charge Phase aigue
- Modulation de l’activité physique
- Médicamenteuse : antalgique ou AINS en cure courte si besoin (pas de preuve de l’efficacité)
- Glaçage ++++ - Rodage articulaire sur vélo : selle haute, absence de résistance, 5-10 minutes/j (utile pour « polir » le cartilage)
Corrections des facteurs favorisants :
- Kinésithérapie +++++++ : étirements +++++, rééquilibrage des masses musculaire de la cuisse, renforcement du vaste médial et du moyen fessier (abducteur de hanche)(2)
- Semelles orthopédiques pour la correction du morphotype
- Technopathies : chaussure neuves neutres, reprise progressive des entrainements
Explication de la pathologie aux patients +++ : pathologie fonctionnelle sans risque d’aggravation de lésion, le seul risque est la gêne douloureuse.
La pathologie peut évoluer de façon cyclique 85% de guérison si les patients font leurs exercices à domicile régulièrement
En cas d’évolution prolongée : avis médecin du sport pour proposer une rééducation en isocinétisme concentrique à vitesse élevée et à vitesse lente (3).
On peut discuter les injections de visco-supplémentation en cas de chondropathie associée.
Attention : comme dans toutes pathologies fonctionnelles, une importante composante psychologique peut être associée et surtout chez les adolescentes qui ne sont pas toujours épanouie dans leur sport (penser à cet aspect en cas d’atteinte prolongée malgré le traitement).
Bibliographie
1. Pappas E, Wong-Tom WM. Prospective Predictors of Patellofemoral Pain Syndrome: A Systematic Review With Meta-analysis. Sports Heal. 2012 Mar;4(2):115–20.
2. Heintjes E, Berger MY, Bierma-Zeinstra SMA, Bernsen RMD, Verhaar J a. N, Koes BW. Exercise therapy for patellofemoral pain syndrome. Cochrane Database Syst Rev. 2003;(4):CD003472.
3. Hamdoun-Kahlaoui S, Lebib S, Miri I, Ghorbel S, Koubaa S, Rahali-Khachlouf H, et al. Apport de l’isocinétisme dans la prise en charge rééducative du syndrome fémoro-patellaire. J Réadaptation Médicale Prat Form En Médecine Phys Réadaptation. 2010 Mar;30(1):3–1