Hallux valgus
C’est le motif le plus fréquent de nos consultations et de nos opérations.
D’où cela vient-il ? Quelle est son évolution ? Quels sont les moyens de prévention ? Qu’en est-il de nos jours de son traitement chirurgical ?
Définition
L’hallux valgus est la déviation vers l’extérieur (valgus) du gros orteil (hallux). C’est une pathologie essentiellement féminine (95% des cas). La déformation entraine l’apparition d’une saillie sur le bord interne du pied (couramment appelé « oignon »). Elle est située en regard de l’articulation entre le premier métatarsien et la première phalange de l’hallux (articulation métatarso-phalangienne).
Les causes
L’hallux valgus acquis
Il représente plus de la moitié des cas. C’est la déformation progressive du gros orteil. Elle commence après la quarantaine et s’accentue à la ménopause (prise de poids, modifications de facteurs hormonaux entraînant un relâchement des tissus).
Ces causes sont la chaussure féminine (en cas de bout pointu, cela entraine un déplacement du gros orteils vers l’extérieur), la forme du pied (pied égyptien) avec un excès de longueur du gros orteil par rapport au 2ème, plus l’orteil sera long plus il sera repoussé contre les autres orteils par la chaussure. Le port de talon aggrave aussi la déformation en augmentant les charges sur l’avant-pied.
Les autres facteurs déclenchant sont l’hyperlaxité ligamentaire et la rétraction des gastrocnémiens (muscles du mollet). Le pied plat valgus entraîne un effondrement de la voûte plantaire et représente également un élément aggravant de ce type de déformation. Tout ces facteurs sont à prendre en compte d’autant plus qu’ils sont associés.
L’hallux valgus congénital
La déformation est visible très tôt, entre la petite enfance (7-8 ans) et l’adolescence. Elle est due à une malformation du premier métatarsien : défaut d’orientation de la surface articulaire, anomalie de la forme de l’os métatarsien (aplasie de la crête sésamoïdienne). C’est une déformation souvent familiale probablement héréditaire (la preuve de l’hérédité de cette pathologie sera faite de façon formelle si l’on identifie un jour un gène de l’hallux valgus). On remarque une association fréquente de la rétraction des gastrocnémiens avec l’hallux valgus congénital.
Les autres causes
Certains cas beaucoup plus rares peuvent avoir des causes diverses :
• hallux valgus post traumatiques, après rupture de la capsule articulaire ou de fracture du premier métatarsien ou de la première phalange.
• hallux valgus iatrogéniques : provoqués par une chirurgie des autres orteils.
• hallux valgus provoqués par une variation anatomique des autres os du pied (aplasie du deuxième métatarsien).
• Causes neurologiques
La question qui revient souvent : la chaussure féminine est elle la cause de la déformation ? C’est un facteur aggravant majeur si elle est étroite, courte et pointue, et avec une certaine hauteur de talon. Et ce d’autant plus que le gros orteil est long (Egyptien). Certaines chaussures de sport peuvent également aggraver ce type de déformation.
Les conséquences
La déformation va entraîner en regard de la bosse une douleur. Cette douleur est liée à la souffrance de l’articulation qui ne travaille pas dans des conditions mécaniques anatomiques. Cela entraîne une distension puis une rupture des ligaments articulaires expliquant la symptomatologie douloureuse.
Cette douleur sera aggravée par le port de chaussures étroites qui provoque un frottement entre la bosse et le bord de la chaussure.
La « désaxation » articulaire va également entraîner progressivement l’apparition d’arthrose (usure du cartilage recouvrant l’extrémité des os et assurant un glissement des surfaces articulaires indolores). Celle-ci est responsable, outre de douleurs, de raideur et de productions d’ostéophytes (bosses osseuses autour de l’articulation).
Si les lésions sont trop importantes, le traitement conservateur sera plus difficile.
La marche prolongée avec un pied douloureux peut également entrainer une modification posturale avec apparition de douleurs sur les articulations sus-jacentes : genoux, hanches et lombalgies.
L’évolution
La déformation va avoir tendance à s’aggraver plus ou moins rapidement. Cette aggravation est inéluctable L’importance de la déformation n’est d’ailleurs pas corrélée avec la gène ou la douleur occasionnée. L’évolution « naturelle » de l’hallux valgus va entraîner des douleurs et des déformations sur l’ensemble de l’avant-pied par modifications des points d’appuis du pied.
Ainsi l’élargissement de l’avant-pied va parfois être responsable d’un hyper appui du deuxième métatarsien, à l’origine d’un durillon plantaire (corne sous le pied), d’une douleur (appelée métatarsalgie) et progressivement d’un orteil en griffe. Le stade ultime est la rupture de la plaque plantaire (fort ligament de stabilisation du deuxième rayon) qui aboutit à la luxation de l’orteil (luxation métatarso-phalangienne). C’est un virage de plus dans la décompensation de l’hallux valgus, et donc la prise en charge chirurgicale.
La question qui revient souvent : Est ce que ça va forcément s’aggraver ? Oui, malheureusement.
Moyens de prévention
– Le port d’un écarteur nocturne peut atténuer la douleur d’origine inflammatoire (douleurs nocturnes). Mais il ne corrige pas la déformation qui continuera à s’aggraver.
– Les orthèses plantaires (semelles orthopédiques) peuvent avoir un effet sur les conséquences de l’hallux valgus comme les douleurs sous le pied (métatarsalgies), ou corriger un facteur aggravant comme un pied plat.
– Le chaussage évidemment est un facteur important. Idéalement, l’avant de la chaussure doit être assez large, le talon pas trop haut.
– La kinésithérapie peut également améliorer une pathologie associée susceptible d’avoir une responsabilité dans la déformation comme une rétraction pathologique des gastrocnémiens, mais ne pourra pas corriger la déformation.
La question qui revient souvent : aurai-je dû porter un écarteur d’orteil dans l’enfance ? Non, car l’hallux valgus congénital est dû à une déformation de l’orientation du cartilage, ce qui ne peut pas être corrigé par le redressement de l’orteil.
Quand opérer ?
Quand la gène est importante.
Il est des cas où le gros orteil même très déformé n’est pas douloureux et que ce soit les conséquences de cette déformation qui amènent à la consultation : orteil en griffe, métatarsalgie. Dans ce cas l’hallux valgus doit être opéré en même temps même s’il n’est pas douloureux.
Si la gène est importante il ne sert à rien d’attendre car les choses ne vont pas s’améliorer.
Plus on opère tôt plus on en profite longtemps et moins le reste du pied et du membre inférieur subissent l’influence d’une désaxation du gros orteil. Et moins l’intervention est invasive, et donc meilleur sera le résultat. Néanmoins l’intervention doit être justifiée par une gène et une douleur suffisante. Les raisons purement esthétiques ne sont pas une indication chirurgicale.
L’hallux rigidus
Définition
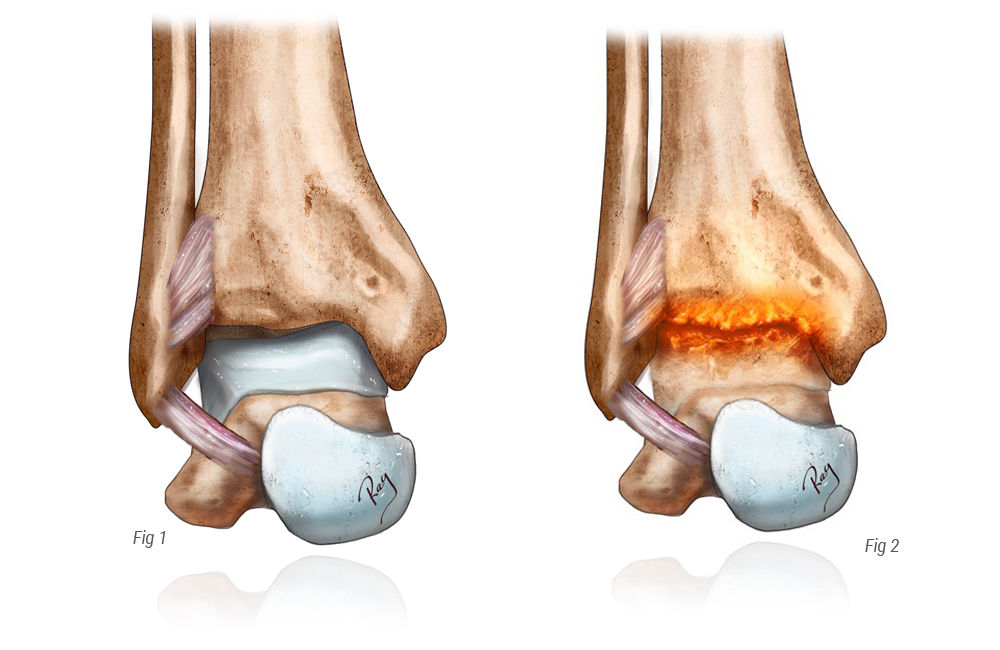
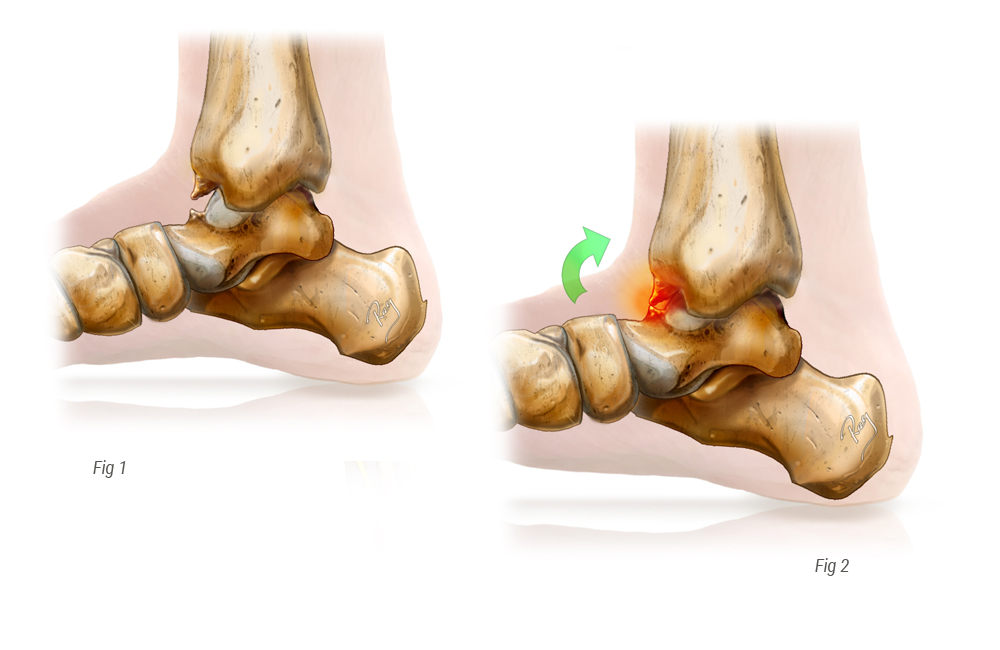
C’est l’arthrose du gros orteil. L’hallux rigidus se caractérise par la présence d’une bosse dorsale qui correspond à la présence d’ostéophytes. Ceux ci apparaissent progressivement, sur plusieurs années. Ils sont dus à l‘usure du cartilage. Cette arthrose va conduire à l’enraidissement progressif de l’orteil, surtout en flexion dorsale. On distingue globalement 3 stades.
Causes:
Il y a des usures primitives, c’est à dire sans réelle cause retrouvée, comme à la hanche ou au genou.
Le plus souvent il y a un facteur mécanique : micro traumatismes répétés : football pour les hommes, danse pour les femmes, course à pied. Ou gros orteil long (pied égyptien) car il y a plus de pression sur l’articulation dans ces cas là.
Le rôle de la rétraction de la chaine musculaire postérieure (gastrocnémiens, tendon d’Achille, aponévrose plantaire) est déterminant dans le stade antérieur à l’arthrose installée. Ce stade est appelé hallux limitus.
Conséquences cliniques
Il y a deux types de douleurs :
celles liées au fonctionnement de l’articulation usée : douleur au bout d’un certain temps de marche, gonflement.
celles liées au frottement de la bosse dorsale avec la chaussure.
La raideur : elle est surtout en flexion dorsale (vers le haut). Cela limite l’amplitude du pas, le port des talons. On peut avoir une hyperkératose à la face plantaire de la première phalange et une hyper flexion dorsale de l’articulation interphalangienne (celle du bout de l’orteil).
Il y a peu de conséquences sur les autre orteils : rarement des griffes ou des métatarsalgies. Par contre on peut retrouver une tendance à marcher sur le bord externe du pied pour éviter l’appui sur le gros orteil. Cela peut avoir pour conséquences un durillon sous le 5ème métatarsien ou des tensions sur la partie latérale du membre inférieur.
Le traitement médical
Il comprend une limitation des activités, une adaptation du chaussage, une semelle, des antalgiques. Des infiltrations (corticoïdes, acide hyaluronique) peuvent apporter un bénéfice transitoire.
Le traitement chirurgical
Plusieurs options sont possibles en fonction du degré d’atteinte, des attentes du patient (sport, port de talon), de l’état des autres articulations du pied
- la résection des ostéophytes dorsaux : c’est la méthode la plus simple. Efficace quand seul le conflit dorsal est douloureux. Elle peut se faire sous arthroscopie.
- l’ostéotomie du premier métatarsien. En général de recul (ostéotomie de Weil ou de Youngswick). C’est la méthode de choix lorsqu’il existe un premier métatarsien long (c’est souvent le cas), et un stade pas trop avancé. Cela permet de corriger le trouble architectural causal et de garder la mobilité de l’articulation.
- L’arthrodèse. C’est le blocage de l’articulation. Il se fait à l’aide d’agrafes, de vis ou de plaques. C’est la meilleure méthode dans les stades élevés, lorsque l’articulation est déjà très raide et que le peu de mouvement qu’elle a est douloureux.
- La prothèse métatarso phalangienne. Ce peut être une bonne indication lorsque l’on tient absolument à conserver de la mobilité articulaire : lors d’une arthrodèse de cheville, de dégradation ou d’arthrodèse interphalangienne, lors d’arthrose avancée dans les gros orteils courts, ou d’autres raisons liées au port de chaussures avec talon. Il y a plusieurs types de prothèses : resurfaçage de la phalange ou du métatarsien, prothèse totale ou d’interposition. Cela dépend de votre cas et des habitudes du chirurgien. La durée de vie d’une prothèse n’est peut être pas éternelle, il faut donc envisager son éventuelle reprise lors de son implantation.