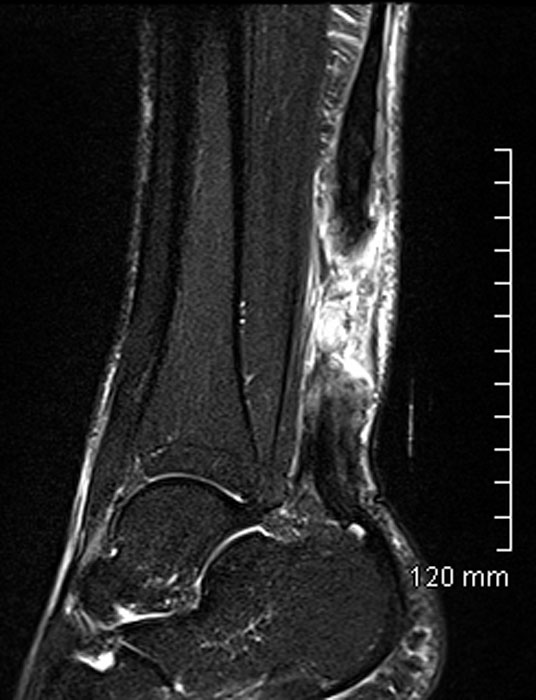
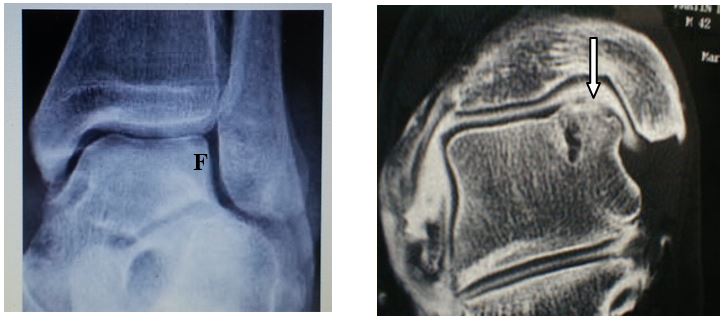
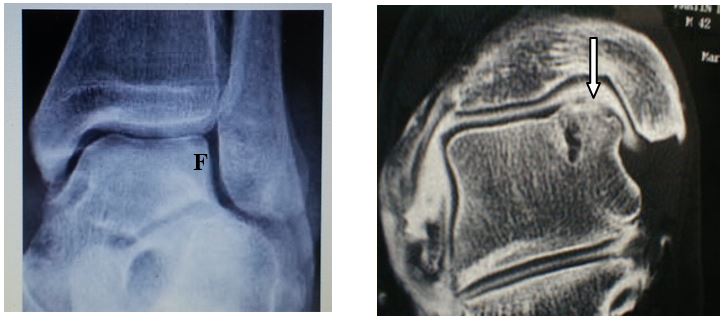
Diagnostic d’une tendinopathie d’Achille
Le tendon d’Achille est le plus épais des tendons du corps humain. Il peut être palpé à l’arrière de la cheville. Ce tendon est constitué de faisceaux. Il permet l’insertion des muscles du mollet (les gastrocnémiens et le soléaire). Lorsque le tendon d’Achille tire sur le talon il nous fait monter sur la pointe des pieds, ou nous pousse en avant lors de la marche ou la course.
La pathologie du tendon d’Achille atteint des athlètes d’âge moyen. Il s’agit de blessures dues au surmenage. Dans certains cas, d’autres causes médicales contribuent à l’affaiblissement du tendon. Avec l’âge, le tendon devient moins souple. Des zones dégénératives vont se développer dans les fibres du tendon. L’organisme tente de les réparer. Parfois, le processus de réparation est réussi. Toutefois, la vascularisation de la partie inférieure du tendon est pauvre et ne permet pas toujours une guérison complète. Le tendon devient douloureux. On parle de tendinopathie.
Traitement d’une tendinopathie d’Achille
Dans la plupart des cas (70%), les symptômes vont disparaître avec une prise en charge médicale : la rééducation est la base du traitement. Elle doit se faire selon un protocole bien défini dit de STANISH. D’autres mesures comme la prescription d’anti-inflammatoires, la modification des habitudes sportives et du chaussage, entraînera avec le temps la guérison (en moyenne 6 mois).
En cas de persistance des symptômes, le traitement chirurgical pourra être envisagé : il faut subir une tendinoscopie pour réaliser un débridement du tendon (nettoyage du tissu inflammatoire). Celui-ci pourra selon les cas être associé à d’autres gestes comme le peignage. (image en dessous)
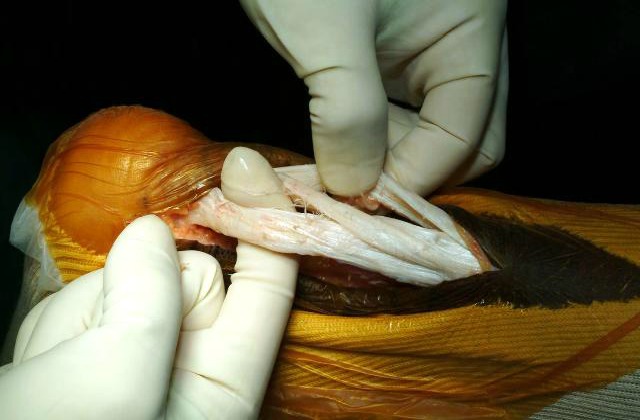
Tendinopathie des fibulaires
Diagnostic d’une tendinopathie des fibulaires de la cheville
Dans les suites d’une entorse ou après des efforts répétés, il peut apparaître une douleur en arrière de la malléole latérale. Cette douleur est reproduite à l’examen clinique lors de l’éversion contre résistance (mouvement du pied vers le haut et l’extérieur). Parfois il existe un phénomène de ressaut associé. Le bilan clinique sera complété par une échographie ou une IRM afin d’étudier au mieux les lésions tissulaires et d’adapter le traitement.
Traitement d’une tendinopathie des fibulaires de la cheville
Le traitement sera médical dans un premier temps.
En cas d’échec, il sera proposé une tendinoscopie pour nettoyer le tissu inflammatoire, réséquer les parties dégénératives du tendon et/ou les stabiliser si nécessaire.